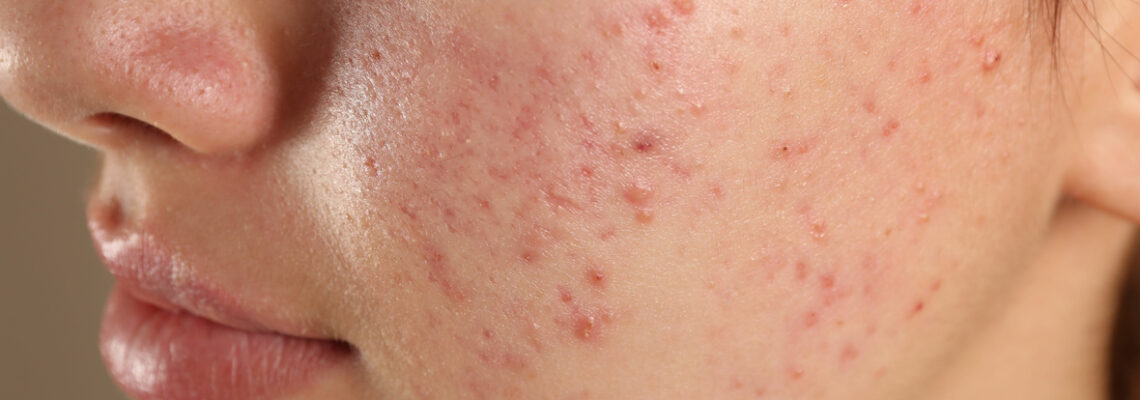
Les éruptions cutanées, communément appelées "boutons", sont un phénomène fréquent qui peut affecter tout le monde à un moment ou un autre de la vie. Ces lésions dermatologiques, bien que souvent bénignes, peuvent être source de gêne esthétique et d'inconfort. Comprendre les différents types de boutons et leurs origines est essentiel pour adopter une approche de traitement efficace et prévenir leur réapparition. Plongeons dans le monde fascinant de la dermatologie pour explorer les mystères de ces affections cutanées qui intriguent tant les patients que les professionnels de santé.
Classification médicale des types de boutons cutanés
Dans le domaine de la dermatologie, les boutons sont classés selon leur apparence, leur localisation et leur étiologie. Cette taxonomie précise permet aux praticiens d'établir un diagnostic différentiel et de proposer un traitement adapté. Les principales catégories de lésions cutanées comprennent les comédons, les papules, les pustules, les nodules et les kystes.
Les comédons, couramment appelés points noirs ou blancs, sont le résultat d'une obstruction des follicules pileux par un excès de sébum et de cellules mortes. Ils constituent souvent les premières manifestations de l'acné. Pour
comment retirer les points noirs, il existe diverses méthodes, allant des soins cosmétiques aux traitements dermatologiques spécifiques.
Les papules se présentent sous forme de petites élévations rouges et solides de la peau, tandis que les pustules sont similaires mais contiennent du pus. Ces deux types de lésions sont caractéristiques de l'acné inflammatoire. Les nodules et les kystes, quant à eux, sont des lésions plus profondes et plus volumineuses, souvent associées à des formes sévères d'acné ou à d'autres pathologies cutanées.
La classification précise des lésions cutanées est la pierre angulaire d'une prise en charge dermatologique efficace. Elle guide le diagnostic et oriente le choix thérapeutique.
Il est important de noter que certaines éruptions cutanées peuvent être le signe de pathologies sous-jacentes plus sérieuses. Par exemple, les lésions prurigineuses et vésiculaires peuvent indiquer une dermatite atopique ou un eczéma, tandis que des papules violacées persistantes pourraient évoquer un lichen plan. Dans tous les cas, un examen dermatologique approfondi est nécessaire pour établir un diagnostic précis.
Étiologies des lésions dermatologiques
Les causes des boutons sont multiples et souvent interconnectées. Une compréhension approfondie de ces étiologies est cruciale pour élaborer des stratégies de traitement et de prévention efficaces. Les facteurs déclencheurs peuvent être classés en plusieurs catégories distinctes, chacune nécessitant une approche thérapeutique spécifique.
Facteurs endogènes déclencheurs
Les facteurs endogènes jouent un rôle prépondérant dans l'apparition de nombreuses lésions cutanées. Parmi ces facteurs, on retrouve les prédispositions génétiques, qui peuvent influencer la production de sébum et la réactivité de la peau aux stimuli externes. Le stress, souvent sous-estimé, peut également provoquer des poussées d'acné ou exacerber des conditions dermatologiques préexistantes en perturbant l'équilibre hormonal et immunitaire du corps.
Les changements hormonaux, qu'ils soient liés à la puberté, au cycle menstruel, à la grossesse ou à la ménopause, sont des
triggers fréquents de diverses éruptions cutanées. Ces fluctuations hormonales peuvent stimuler la production de sébum et modifier la structure de la peau, la rendant plus susceptible aux infections et aux inflammations.
Agents pathogènes exogènes
Les agents pathogènes externes, tels que les bactéries, les virus et les champignons, sont souvent responsables d'infections cutanées se manifestant par des boutons.
Propionibacterium acnes, par exemple, est une bactérie commensale de la peau qui peut devenir pathogène dans certaines conditions, provoquant l'inflammation caractéristique de l'acné.
Les infections virales, comme l'herpès simplex ou le virus varicelle-zona, peuvent causer des éruptions vésiculaires douloureuses. Les infections fongiques, telles que le
Malassezia furfur, sont à l'origine de certaines formes de folliculite ou de dermatite séborrhéique. La compréhension de ces agents pathogènes est essentielle pour cibler efficacement le traitement.
Réactions allergiques et immunitaires
Les réactions allergiques et les dysfonctionnements du système immunitaire peuvent se manifester par diverses éruptions cutanées. L'urticaire, caractérisée par des papules érythémateuses et prurigineuses, est souvent le résultat d'une réaction allergique à un aliment, un médicament ou un facteur environnemental. Les dermatites de contact, qu'elles soient irritatives ou allergiques, produisent des lésions cutanées en réponse à l'exposition à certaines substances.
Les maladies auto-immunes, telles que le lupus érythémateux ou le psoriasis, peuvent également se manifester par des éruptions cutanées caractéristiques. Dans ces cas, le système immunitaire attaque par erreur les cellules de la peau, provoquant inflammation et lésions.
Déséquilibres hormonaux et métaboliques
Les déséquilibres hormonaux, au-delà des fluctuations naturelles, peuvent être à l'origine de diverses affections cutanées. Le syndrome des ovaires polykystiques (SOPK), par exemple, est souvent associé à une acné persistante chez les femmes adultes. De même, les troubles thyroïdiens peuvent affecter la santé de la peau, causant sécheresse, acné ou autres éruptions.
Les déséquilibres métaboliques, tels que le diabète ou l'hyperlipidémie, peuvent également avoir des répercussions sur la peau. Le diabète, en particulier, peut augmenter la susceptibilité aux infections cutanées et altérer la cicatrisation, tandis que l'hyperlipidémie peut être associée à certaines formes de xanthomes, des dépôts lipidiques sous-cutanés.
La peau est le miroir de notre santé interne. Les éruptions cutanées sont souvent le reflet de déséquilibres systémiques nécessitant une approche holistique du traitement.
Diagnostic différentiel des éruptions cutanées
Le diagnostic différentiel des éruptions cutanées est un processus complexe qui requiert une expertise dermatologique approfondie. Il s'agit d'identifier avec précision la nature de l'affection en éliminant progressivement les autres causes possibles. Cette démarche diagnostique s'appuie sur plusieurs outils et techniques complémentaires.
Techniques d'examen dermatologique
L'examen clinique est la première étape cruciale du diagnostic dermatologique. Il comprend une inspection visuelle minutieuse de la peau, incluant la description précise des lésions (taille, forme, couleur, distribution) et la palpation pour évaluer leur texture et leur profondeur. La dermoscopie, technique non invasive utilisant un microscope de surface, permet d'observer les structures cutanées invisibles à l'œil nu, offrant des indices précieux pour le diagnostic de certaines lésions pigmentées ou vasculaires.
L'utilisation de la lumière de Wood, une lampe à ultraviolets, peut révéler certaines infections fongiques ou bactériennes, ainsi que des troubles de la pigmentation. Ces techniques d'examen permettent souvent d'orienter le diagnostic sans recourir à des examens plus invasifs.
Analyses biologiques complémentaires
Dans certains cas, des analyses biologiques sont nécessaires pour confirmer un diagnostic ou exclure certaines pathologies. Les tests sanguins peuvent révéler des anomalies hormonales, des marqueurs d'inflammation ou des signes d'infection systémique. Le dosage des IgE spécifiques peut être utile dans le diagnostic des allergies cutanées.
Les prélèvements cutanés pour culture bactérienne, virale ou fongique sont souvent réalisés en cas de suspicion d'infection. Ces analyses permettent d'identifier avec précision l'agent pathogène responsable et de guider le choix du traitement antimicrobien le plus approprié.
Imagerie médicale spécialisée
Bien que moins fréquemment utilisée en dermatologie que dans d'autres spécialités, l'imagerie médicale peut apporter des informations précieuses dans certains cas. L'échographie cutanée, par exemple, peut aider à évaluer la profondeur et l'étendue de certaines lésions, notamment dans le cas de tumeurs cutanées.
La
tomographie par cohérence optique (OCT) est une technique d'imagerie non invasive qui permet d'obtenir des images en coupe de la peau avec une résolution micrométrique. Elle est particulièrement utile pour l'évaluation des carcinomes basocellulaires et d'autres lésions cutanées superficielles.
Biopsie cutanée et histopathologie
La biopsie cutanée reste l'examen de référence pour de nombreuses pathologies dermatologiques. Elle consiste à prélever un échantillon de peau pour analyse histologique. L'examen microscopique des tissus permet d'observer la structure cellulaire et l'architecture de la peau, fournissant des informations cruciales pour le diagnostic de nombreuses affections, notamment les tumeurs cutanées et les maladies inflammatoires de la peau.
L'immunohistochimie, technique complémentaire à l'histologie classique, permet de détecter des protéines spécifiques dans les tissus, aidant à caractériser plus précisément certaines lésions ou à identifier l'origine de cellules tumorales.
Traitements ciblés selon l'étiologie
Une fois le diagnostic établi, le choix du traitement dépend de l'étiologie spécifique des lésions cutanées. L'arsenal thérapeutique en dermatologie est vaste et en constante évolution, allant des traitements topiques aux thérapies systémiques, en passant par les procédures physiques et les interventions chirurgicales.
Pour l'acné, par exemple, les traitements topiques incluent les rétinoïdes, les antibiotiques et les agents exfoliants comme l'acide salicylique. Dans les cas plus sévères, des traitements oraux tels que les antibiotiques systémiques ou l'isotrétinoïne peuvent être prescrits. Les thérapies physiques comme la luminothérapie ou les peelings chimiques peuvent compléter ces traitements.
Les infections cutanées bactériennes, virales ou fongiques nécessitent des traitements antimicrobiens spécifiques. Les antifongiques topiques ou systémiques sont utilisés pour les mycoses, tandis que les antiviraux sont prescrits pour les infections herpétiques. Les antibiotiques, topiques ou oraux, sont employés pour traiter les infections bactériennes comme l'impétigo ou la folliculite.
Pour les affections inflammatoires comme l'eczéma ou le psoriasis, les corticostéroïdes topiques restent un pilier du traitement. Les inhibiteurs de la calcineurine et les nouvelles biothérapies offrent des alternatives efficaces, particulièrement dans les cas réfractaires aux traitements conventionnels.
Le choix du traitement dermatologique doit être personnalisé, prenant en compte non seulement la nature de l'affection, mais aussi les caractéristiques individuelles du patient et son mode de vie.
Prévention et gestion des récidives
La prévention des récidives et la gestion à long terme des affections cutanées sont des aspects cruciaux de la prise en charge dermatologique. Une approche holistique, combinant soins cutanés appropriés, ajustements du mode de vie et suivi médical régulier, est essentielle pour maintenir une peau saine et prévenir la réapparition des lésions.
Hygiène cutanée adaptée
Une hygiène cutanée adaptée est fondamentale pour prévenir de nombreuses affections dermatologiques. Cela implique un nettoyage doux mais efficace de la peau, utilisant des produits non comédogènes et adaptés au type de peau. Pour les peaux acnéiques, par exemple, l'utilisation de nettoyants contenant des ingrédients comme l'acide salicylique ou le peroxyde de benzoyle peut aider à contrôler l'excès de sébum et à prévenir l'obstruction des pores.
L'hydratation de la peau est également cruciale, même pour les peaux grasses. Des hydratants légers, non occlusifs, aident à maintenir l'équilibre hydrique de la peau sans favoriser l'apparition de comédons. La protection solaire quotidienne est indispensable pour prévenir les dommages cutanés et l'hyperpigmentation post-inflammatoire.
Ajustements diététiques recommandés
Bien que le lien entre alimentation et santé cutanée soit complexe et parfois controversé, certains ajustements diététiques peuvent avoir un impact positif sur la peau. Une alimentation riche en antioxydants, en oméga-3 et en vitamines peut contribuer à réduire l'inflammation et à améliorer la santé globale de la peau.
La réduction de la consommation d'aliments à indice glycémique élevé et de produits laitiers a montré des effets bénéfiques chez certains patients souffrant d'acné. L'hydratation adéquate, en buvant suffisamment d'eau, est également essentielle pour maintenir une peau saine et bien hydratée.
Gestion du stress et facteurs environnementaux
La gestion du stress joue un rôle crucial dans la prévention des récidives de nombreuses affections cutanées. Le stress chronique peut exacerber des conditions comme l'acné, le psoriasis ou l'eczéma en augmentant l'inflammation systémique et en perturbant la barrière cutanée. Des techniques de réduction du stress telles que la méditation, le yoga ou la respiration profonde peuvent avoir des effets bénéfiques sur la santé de la peau.
Les facteurs environnementaux, tels que la pollution atmosphérique et l'exposition aux UV, peuvent également avoir un impact significatif sur la santé cutanée. L'utilisation quotidienne d'un écran solaire à large spectre et l'application de produits antioxydants peuvent aider à protéger la peau contre les dommages environnementaux. La réduction de l'exposition à certains irritants, comme les détergents agressifs ou les parfums, peut également contribuer à prévenir les poussées d'eczéma ou de dermatite de contact.
Suivi dermatologique personnalisé
Un suivi dermatologique régulier est essentiel pour la gestion à long terme des affections cutanées chroniques. Ces consultations permettent d'ajuster les traitements en fonction de l'évolution de la maladie et de détecter précocement toute complication potentielle. Pour les patients atteints d'acné, par exemple, un suivi tous les 3 à 6 mois peut être recommandé pour évaluer l'efficacité du traitement et apporter les modifications nécessaires.
La personnalisation du suivi est cruciale, car chaque patient peut réagir différemment aux traitements et présenter des besoins spécifiques. L'utilisation de technologies comme la photographie standardisée ou l'imagerie 3D peut aider à suivre objectivement l'évolution des lésions cutanées au fil du temps. De plus, l'éducation thérapeutique du patient, visant à améliorer sa compréhension de sa condition et à renforcer son adhésion au traitement, fait partie intégrante d'un suivi dermatologique efficace.
Un suivi dermatologique personnalisé, combinant évaluation clinique régulière et éducation du patient, est la clé d'une gestion réussie à long terme des affections cutanées chroniques.
En conclusion, la prise en charge des boutons et des lésions cutanées nécessite une approche globale et personnalisée. De la compréhension des différents types de boutons à leur traitement ciblé, en passant par la prévention des récidives, chaque étape requiert une expertise dermatologique approfondie. L'évolution constante des connaissances et des technologies dans ce domaine ouvre de nouvelles perspectives pour des soins dermatologiques toujours plus efficaces et adaptés aux besoins individuels de chaque patient.