Le système digestif humain est un ensemble complexe d'organes et de processus physiologiques qui jouent un rôle crucial dans notre santé et notre bien-être. Ce système fascinant transforme les aliments que nous consommons en nutriments essentiels, fournissant à notre corps l'énergie et les éléments constitutifs nécessaires à son fonctionnement optimal. De la bouche à l'anus, chaque composant du système digestif remplit une fonction spécifique, orchestrant une symphonie biologique sophistiquée qui permet l'absorption des nutriments et l'élimination des déchets. Comprendre l'anatomie et le fonctionnement de ce système est fondamental pour appréhender de nombreux aspects de notre santé, de la nutrition à l'immunité.
Structure et organes du système digestif humain
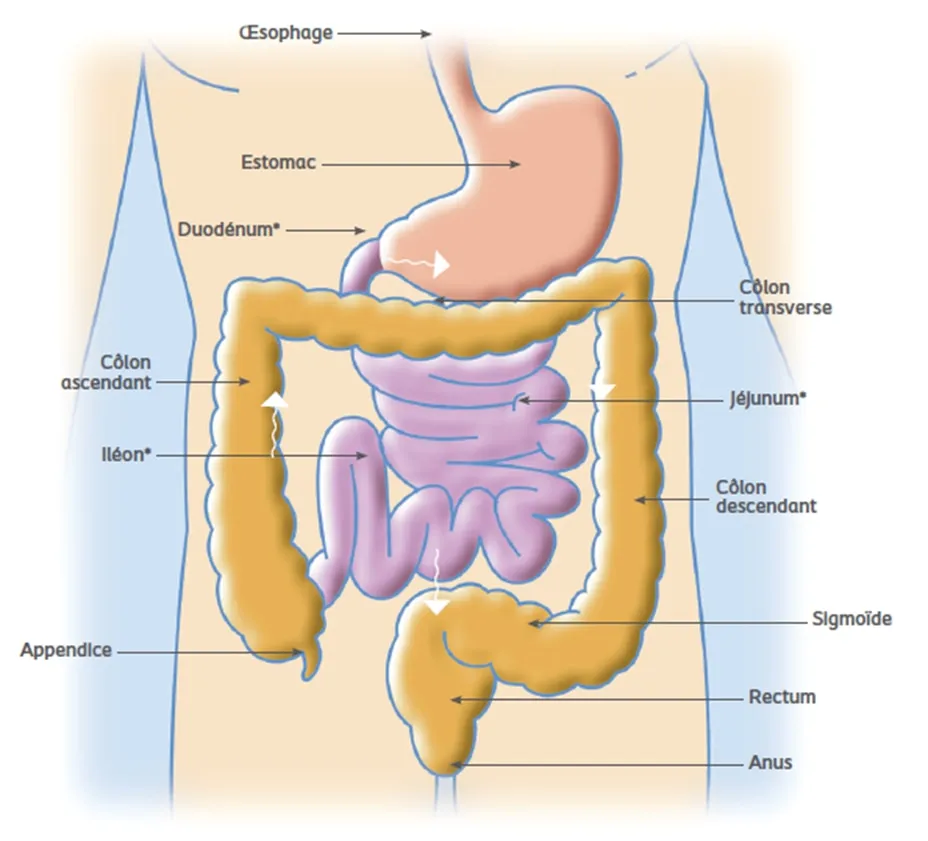
Le système digestif humain est composé d'un ensemble d'organes interconnectés formant un tube continu d'environ 9 mètres de long. Ce tube, appelé tractus gastro-intestinal, commence à la bouche et se termine à l'anus. Chaque organe le long de ce parcours joue un rôle spécifique dans le processus de digestion.
La bouche est le point d'entrée du système digestif. C'est ici que commence la digestion mécanique grâce aux dents qui broient les aliments, et la digestion chimique avec la sécrétion de salive contenant des enzymes. L'œsophage, un tube musculaire d'environ 25 centimètres, transporte ensuite le bol alimentaire vers l'estomac par des contractions rythmiques appelées péristaltisme.
L'estomac, véritable usine chimique du système digestif, produit de l'acide chlorhydrique et des enzymes pour continuer la dégradation des aliments. Sa paroi musculaire puissante mélange le contenu, formant une bouillie appelée chyme. Le sphincter pylorique contrôle ensuite le passage du chyme vers l'intestin grêle.
L'intestin grêle, mesurant environ 6 mètres, est divisé en trois sections : le duodénum, le jéjunum et l'iléon. C'est ici que se déroule la majeure partie de la digestion et de l'absorption des nutriments. La surface de l'intestin grêle est augmentée par des replis appelés villosités et microvillosités, formant une surface d'absorption impressionnante d'environ 250 m².
Le gros intestin, ou côlon, mesure environ 1,5 mètre. Sa fonction principale est l'absorption de l'eau et des électrolytes restants, ainsi que la formation et le stockage des matières fécales. Le rectum est la partie terminale du gros intestin, où les selles sont stockées avant leur évacuation par l'anus.
En plus de ces organes formant le tube digestif, plusieurs organes annexes jouent un rôle crucial dans la digestion. Le foie, la plus grande glande de l'organisme, produit la bile nécessaire à l'émulsion des graisses. La vésicule biliaire stocke et concentre la bile avant de la libérer dans l'intestin grêle. Le pancréas sécrète des enzymes digestives essentielles et des hormones régulant la glycémie.
Processus physiologiques de la digestion
La digestion est un processus complexe qui implique une série d'étapes mécaniques et chimiques, chacune jouant un rôle crucial dans la transformation des aliments en nutriments assimilables par l'organisme. Ce processus fascinant commence dès que la nourriture entre dans notre bouche et se poursuit tout au long du tractus gastro-intestinal.
Mastication et déglutition : rôle de l'amylase salivaire
La digestion débute dans la bouche avec la mastication, qui réduit mécaniquement la taille des aliments. Simultanément, les glandes salivaires sécrètent la salive, un liquide contenant l'enzyme amylase salivaire. Cette enzyme commence à dégrader les glucides complexes en molécules plus simples. La salive joue également un rôle crucial en lubrifiant les aliments, facilitant ainsi leur déglutition.
La déglutition, un processus semi-volontaire, propulse le bol alimentaire de la bouche vers l'œsophage. Cette action est coordonnée par le système nerveux pour éviter que les aliments n'entrent dans les voies respiratoires. Le péristaltisme œsophagien assure ensuite le transport du bol alimentaire jusqu'à l'estomac.
Sécrétion gastrique : composition du suc gastrique et action de la pepsine
Dans l'estomac, les cellules de la paroi sécrètent le suc gastrique, un mélange complexe contenant de l'acide chlorhydrique, des enzymes et du mucus. L'acide chlorhydrique crée un environnement très acide (pH entre 1,5 et 3,5) qui active la pepsine, une enzyme protéolytique puissante. La pepsine commence la dégradation des protéines en peptides plus courts.
Le mucus gastrique forme une couche protectrice sur la paroi de l'estomac, la protégeant de l'action corrosive de l'acide. Les contractions musculaires de l'estomac mélangent le bol alimentaire avec le suc gastrique, formant le chyme. Ce processus peut durer plusieurs heures, selon la composition du repas.
Digestion intestinale : fonctions des enzymes pancréatiques
Lorsque le chyme entre dans le duodénum, la première partie de l'intestin grêle, il déclenche la libération d'hormones stimulant la sécrétion de bile par le foie et d'enzymes par le pancréas. Les enzymes pancréatiques jouent un rôle crucial dans la digestion :
- L'amylase pancréatique poursuit la dégradation des glucides
- La lipase pancréatique décompose les lipides en acides gras et glycérol
- La trypsine et la chymotrypsine continuent la digestion des protéines
La bile, produite par le foie et stockée dans la vésicule biliaire, est libérée dans le duodénum pour émulsifier les graisses, facilitant ainsi leur digestion par la lipase. Ce processus de digestion intestinale est particulièrement efficace grâce à la surface d'absorption étendue des villosités et microvillosités intestinales.
Absorption des nutriments : mécanismes de transport actif et passif
L'absorption des nutriments se produit principalement dans l'intestin grêle, en particulier dans le jéjunum et l'iléon. Ce processus implique deux mécanismes principaux :
Le transport passif permet le passage de certaines molécules (comme l'eau, les électrolytes et certains monosaccharides) à travers la membrane des entérocytes par diffusion simple ou facilitée, sans dépense d'énergie. Ce mécanisme suit le gradient de concentration.
Le transport actif, en revanche, nécessite de l'énergie sous forme d'ATP pour déplacer des molécules contre leur gradient de concentration. Ce mécanisme est essentiel pour l'absorption de nombreux nutriments, y compris les acides aminés, certains sucres et les vitamines.
Une fois absorbés, les nutriments passent dans la circulation sanguine ou lymphatique pour être distribués aux cellules de l'organisme. Les lipides, par exemple, sont réassemblés en chylomicrons dans les entérocytes et transportés via le système lymphatique avant d'atteindre la circulation sanguine.
Microbiote intestinal et son impact sur la digestion
Le microbiote intestinal, autrefois appelé flore intestinale, joue un rôle crucial dans la santé digestive et le bien-être général. Cet écosystème complexe, composé de trillions de micro-organismes, principalement des bactéries, mais aussi des virus, des champignons et des archées, cohabite en symbiose avec notre organisme. Sa composition et ses fonctions ont fait l'objet d'une attention croissante de la communauté scientifique ces dernières années, révélant son importance fondamentale dans de nombreux aspects de notre physiologie.
Composition du microbiote : principales souches bactériennes
Le microbiote intestinal humain est composé de plus de 1000 espèces bactériennes différentes, dont la diversité et l'abondance varient considérablement d'un individu à l'autre. Cependant, certaines souches sont particulièrement prédominantes et jouent des rôles clés dans la santé digestive :
- Bacteroidetes : Ce phylum comprend des genres comme Bacteroides et Prevotella, importants dans la dégradation des polysaccharides complexes.
- Firmicutes : Incluant des genres comme Lactobacillus et Clostridium, ce phylum est impliqué dans la production d'acides gras à chaîne courte.
- Actinobacteria : Le genre Bifidobacterium, appartenant à ce phylum, est particulièrement bénéfique pour la santé intestinale.
- Proteobacteria : Bien que généralement moins abondants, ils incluent des espèces comme Escherichia coli, importantes pour certaines fonctions métaboliques.
La composition du microbiote est influencée par de nombreux facteurs, notamment l'alimentation, l'âge, la génétique, l'environnement et l'utilisation d'antibiotiques. Un microbiote diversifié est généralement associé à une meilleure santé digestive et globale.
Rôle dans la fermentation des fibres alimentaires
L'une des fonctions principales du microbiote intestinal est la fermentation des fibres alimentaires non digestibles par l'organisme humain. Ces fibres, principalement des polysaccharides complexes, servent de substrat aux bactéries intestinales qui les dégradent en composés plus simples. Ce processus de fermentation se déroule principalement dans le côlon et produit plusieurs effets bénéfiques :
La production de métabolites importants, notamment des acides gras à chaîne courte (AGCC) comme le butyrate, le propionate et l'acétate. Ces AGCC servent de source d'énergie pour les cellules du côlon et ont des effets anti-inflammatoires et immunomodulateurs.
L'amélioration du transit intestinal et la prévention de la constipation grâce à l'augmentation du volume fécal et à la stimulation du péristaltisme.
La modulation du pH intestinal, créant un environnement moins favorable au développement de bactéries pathogènes.
Production d'acides gras à chaîne courte et leurs effets métaboliques
Les acides gras à chaîne courte (AGCC) produits par la fermentation bactérienne des fibres ont des effets métaboliques étendus, bien au-delà du système digestif :
Le butyrate, principalement utilisé par les cellules du côlon, joue un rôle crucial dans le maintien de l'intégrité de la barrière intestinale et possède des propriétés anti-inflammatoires et anti-cancéreuses.
Le propionate est majoritairement métabolisé par le foie et peut influencer la néoglucogenèse et la régulation de la satiété.
L'acétate, le plus abondant des AGCC, peut être utilisé par divers tissus et joue un rôle dans la régulation du métabolisme lipidique.
Ces AGCC ont également été associés à des effets bénéfiques sur le métabolisme énergétique, la sensibilité à l'insuline et même la régulation de l'appétit via des mécanismes complexes impliquant des récepteurs spécifiques et la signalisation hormonale.
Influence sur l'immunité intestinale et la barrière épithéliale
Le microbiote intestinal joue un rôle fondamental dans le développement et la régulation du système immunitaire intestinal. Cette interaction complexe entre les micro-organismes et le système immunitaire de l'hôte est essentielle pour maintenir un équilibre sain et prévenir les maladies inflammatoires et auto-immunes.
Les bactéries commensales stimulent la production de mucus par les cellules caliciformes, renforçant ainsi la barrière physique de l'intestin. Elles induisent également la production d'immunoglobulines A (IgA) sécrétoires, qui aident à prévenir l'adhésion et l'invasion de pathogènes.
Certaines souches bactériennes favorisent le développement de cellules T régulatrices, essentielles pour maintenir la tolérance immunitaire et prévenir les réactions inflammatoires excessives. D'autres stimulent la production de peptides antimicrobiens par les cellules de Paneth, contribuant à la défense contre les pathogènes.
Le microbiote influence également la perméabilité intestinale, un facteur crucial dans la prévention des maladies inflammatoires de l'intestin et d'autres troubles systémiques. Un déséquilibre du microbiote, appelé dysbiose, peut compromettre l'intégrité de la barrière intestinale et favoriser l'inflammation chronique.
Régulation hormonale et nerveuse de la digestion
La digestion est un processus finement régulé par des mécanismes hormonaux et nerveux complexes. Cette orchestration précise assure une coordination efficace entre les différents organes du système digestif, optimisant ainsi l'absorption des nutriments et le maintien de l'homéostasie. La compréhension de ces mécanismes de régulation est essentielle pour appréhender le fonctionnement global du système digestif et ses interactions avec le reste de l'organisme.
Axe cerveau-intestin : rôle du nerf vague
L'axe cerveau-intestin représente une voie de communication bidirectionnelle entre le système nerveux central et le système digestif. Au cœur de cette communication se trouve le nerf vague, le dixième nerf crânien, qui joue un rôle crucial dans la régulation de nombreuses fonctions digestives.
Le nerf vague transmet des informations sensorielles de l'intestin au cerveau, informant ce dernier de l'état du système digestif, du contenu stomacal et intestinal, et même de la composition du micro
obiote. Cette communication constante permet au cerveau de moduler les fonctions digestives en fonction des besoins de l'organisme.
Le nerf vague innerve la plupart des organes digestifs, de l'œsophage au côlon transverse. Il régule de nombreux aspects de la digestion, notamment :
- La motilité gastro-intestinale, en stimulant les contractions péristaltiques
- La sécrétion d'acide gastrique et d'enzymes digestives
- La production de mucus protecteur
- La régulation de l'appétit et de la satiété
De plus, le nerf vague joue un rôle dans la modulation de l'inflammation intestinale et la perception de la douleur viscérale. Des études récentes suggèrent même son implication dans la communication entre le microbiote intestinal et le cerveau, ouvrant de nouvelles perspectives thérapeutiques pour diverses pathologies digestives et neuropsychiatriques.
Hormones digestives : sécrétine, cholécystokinine et ghréline
Les hormones digestives sont des messagers chimiques sécrétés par diverses cellules du système digestif en réponse à la présence d'aliments. Elles jouent un rôle crucial dans la coordination des différentes étapes de la digestion. Parmi les nombreuses hormones impliquées, trois se distinguent par leur importance :
La sécrétine, produite par les cellules S du duodénum en réponse à l'acidité du chyme, stimule la sécrétion de bicarbonate par le pancréas, neutralisant ainsi l'acidité gastrique. Elle inhibe également la sécrétion d'acide gastrique, créant un environnement optimal pour l'action des enzymes pancréatiques.
La cholécystokinine (CCK), sécrétée par les cellules I du duodénum et du jéjunum, a plusieurs fonctions essentielles :
- Stimulation de la contraction de la vésicule biliaire, libérant la bile dans l'intestin
- Augmentation de la sécrétion d'enzymes pancréatiques
- Ralentissement de la vidange gastrique
- Induction de la sensation de satiété
La ghréline, souvent appelée "hormone de la faim", est principalement produite par l'estomac. Ses niveaux augmentent avant les repas et diminuent après l'ingestion d'aliments. La ghréline stimule l'appétit, augmente la motilité gastrique et joue un rôle dans la régulation de la balance énergétique à long terme.
Système entérique : le "deuxième cerveau"
Le système nerveux entérique (SNE), souvent qualifié de "deuxième cerveau", est un réseau complexe de neurones intégrés dans la paroi du tube digestif. Composé d'environ 200 millions de neurones, le SNE peut fonctionner de manière autonome, régulant de nombreux aspects de la digestion sans intervention directe du système nerveux central.
Les principales fonctions du système nerveux entérique incluent :
- La régulation de la motilité intestinale
- Le contrôle des sécrétions digestives
- La modulation de la circulation sanguine locale
- La coordination des réflexes digestifs
Le SNE communique étroitement avec le système nerveux central via le nerf vague et la moelle épinière, formant ainsi l'axe cerveau-intestin. Cette communication bidirectionnelle permet une régulation fine des fonctions digestives en réponse aux signaux environnementaux et émotionnels.
De plus en plus d'études mettent en évidence le rôle du SNE dans diverses pathologies, non seulement digestives mais aussi neurologiques et psychiatriques. Cette découverte ouvre de nouvelles perspectives thérapeutiques, notamment dans le traitement des troubles fonctionnels intestinaux et des maladies neurodégénératives.
Pathologies du système digestif et approches thérapeutiques
Le système digestif, de par sa complexité et son interaction constante avec l'environnement extérieur, est sujet à de nombreuses pathologies. Ces maladies peuvent affecter n'importe quelle partie du tractus gastro-intestinal et avoir des répercussions importantes sur la qualité de vie des patients. Comprendre ces pathologies et les approches thérapeutiques associées est essentiel pour améliorer la prise en charge des patients et développer de nouvelles stratégies de traitement.
Maladies inflammatoires chroniques de l'intestin : maladie de crohn et rectocolite hémorragique
Les maladies inflammatoires chroniques de l'intestin (MICI) sont des affections caractérisées par une inflammation chronique du tube digestif. Les deux principales MICI sont la maladie de Crohn et la rectocolite hémorragique (RCH).
La maladie de Crohn peut affecter n'importe quelle partie du tube digestif, de la bouche à l'anus, mais touche le plus souvent l'iléon terminal et le côlon. Elle se caractérise par une inflammation transmurale (touchant toutes les couches de la paroi intestinale) et discontinue. Les symptômes incluent des douleurs abdominales, des diarrhées chroniques, une perte de poids et de la fatigue.
La rectocolite hémorragique, quant à elle, se limite au côlon et au rectum. L'inflammation est continue et superficielle, n'affectant que la muqueuse. Les principaux symptômes sont des diarrhées sanglantes, des douleurs abdominales et une urgence fécale.
Les approches thérapeutiques pour les MICI comprennent :
- Les anti-inflammatoires (5-ASA, corticoïdes)
- Les immunosuppresseurs (azathioprine, méthotrexate)
- Les biothérapies (anti-TNFα, anti-intégrines)
- La chirurgie dans les cas réfractaires ou compliqués
Les recherches récentes se concentrent sur le développement de thérapies ciblées et personnalisées, ainsi que sur l'importance du microbiote intestinal dans la pathogenèse des MICI.
Troubles fonctionnels intestinaux : syndrome de l'intestin irritable
Le syndrome de l'intestin irritable (SII) est le trouble fonctionnel intestinal le plus fréquent, affectant jusqu'à 15% de la population mondiale. Il se caractérise par des douleurs abdominales récurrentes associées à des troubles du transit (diarrhée, constipation ou alternance des deux) en l'absence d'anomalies organiques décelables.
La pathophysiologie du SII est multifactorielle, impliquant :
- Une hypersensibilité viscérale
- Des troubles de la motilité intestinale
- Une altération de l'axe cerveau-intestin
- Des modifications du microbiote intestinal
- Des facteurs psychosociaux
La prise en charge du SII est souvent multidisciplinaire et personnalisée. Les approches thérapeutiques incluent :
- Des modifications diététiques (régime pauvre en FODMAPs)
- Des traitements symptomatiques (antispasmodiques, laxatifs, antidiarrhéiques)
- Des psychothérapies (thérapie cognitivo-comportementale, hypnose)
- L'utilisation de probiotiques
- Dans certains cas, des antidépresseurs à faible dose
Cancers digestifs : adénocarcinome colorectal et carcinome hépatocellulaire
Les cancers digestifs représentent une part importante des cancers dans le monde, avec des incidences variables selon les régions. Parmi eux, l'adénocarcinome colorectal et le carcinome hépatocellulaire sont particulièrement préoccupants.
L'adénocarcinome colorectal est le troisième cancer le plus fréquent dans le monde. Les facteurs de risque incluent l'âge, les antécédents familiaux, les MICI et certains facteurs liés au mode de vie (alimentation riche en viande rouge, obésité, tabagisme). Le dépistage par coloscopie ou test immunologique fécal est essentiel pour une détection précoce. Les traitements comprennent la chirurgie, la chimiothérapie et, dans certains cas, la radiothérapie.
Le carcinome hépatocellulaire est le cancer primitif du foie le plus fréquent. Il survient généralement sur un foie cirrhotique, principalement dû aux hépatites virales B et C, à l'alcoolisme chronique ou à la stéatohépatite non alcoolique. Le traitement dépend du stade de la maladie et de la fonction hépatique résiduelle, allant de la résection chirurgicale ou la transplantation hépatique pour les stades précoces, à l'immunothérapie pour les stades avancés.
Innovations en gastro-entérologie : thérapie fécale et endoscopie capsulaire
La gastro-entérologie connaît des avancées significatives avec l'émergence de nouvelles technologies et approches thérapeutiques. Deux innovations particulièrement prometteuses sont la thérapie fécale et l'endoscopie capsulaire.
La thérapie fécale, ou transplantation de microbiote fécal (TMF), consiste à transférer le microbiote intestinal d'un donneur sain à un patient. Initialement développée pour traiter les infections récidivantes à Clostridium difficile, la TMF montre des résultats prometteurs dans d'autres pathologies comme les MICI, le SII et même certaines maladies métaboliques. Cette approche souligne l'importance du microbiote dans la santé digestive et ouvre de nouvelles perspectives thérapeutiques.
L'endoscopie capsulaire utilise une petite caméra ingérable pour visualiser l'intérieur du tube digestif, en particulier l'intestin grêle, difficilement accessible par les méthodes endoscopiques classiques. Cette technique non invasive permet de diagnostiquer des pathologies comme la maladie de Crohn, des saignements occultes ou des tumeurs de l'intestin grêle. Les développements récents incluent des capsules capables de prélever des échantillons de tissus ou de délivrer des médicaments de manière ciblée.
Ces innovations, parmi d'autres, illustrent le dynamisme de la recherche en gastro-entérologie et promettent d'améliorer significativement le diagnostic et le traitement des pathologies digestives dans les années à venir.